Notícia
Médicos de Santa Maria operam recém-nascido ainda ligado ao cordão umbilical
Equipe usou a técnica Simile Exit
Warning: foreach() argument must be of type array|object, null given in /home/u393669806/domains/t4h.com.br/public_html/wp-content/plugins/k-elements/functions/after-setup-theme.php on line 55
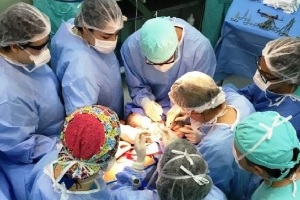
Divulgação
Fonte
Ebserh
Data
sexta-feira, 1 dezembro 2017 07:15
Áreas
Medicina. Pediatria. Cirurgia Pediátrica. Neonatologia.
No início da gestação, uma mãe santa-mariense foi surpreendida com a notícia de que o filho tinha uma malformação congênita: gastrosquise. O bebê tinha a parede abdominal aberta e, portanto, parte do intestino exposto. Graças ao trabalho de uma equipe de 15 profissionais do Hospital Universitário de Santa Maria – entre anestesista, obstetras, neonatologistas, pediatras, cirurgiões e enfermeiros –, o menino foi operado assim que nasceu, ainda ligado ao cordão umbilical, na manhã do último dia 23 de novembro. A cesárea e a correção cirúrgica da malformação – inédita no HUSM – durou cerca de 1h.
A mãe, uma mulher de 24 anos, estava grávida do quarto filho quando, na 20ª semana de gestação, ficou sabendo que o menino apresentava a malformação congênita que atinge 4,6 a cada 10 mil recém-nascidos. Desde então, passou a ser acompanhada pela equipe da Medicina Fetal do HUSM. A cesárea foi realizada com 34 semanas de gestação.
A técnica chamada Simile Exit foi desenvolvida pelo cirurgião pediatra argentino Javier Svetiliza, há cerca de 10 anos. A primeira cirurgia desse tipo no Brasil ocorreu em 2014, em Salvador (BA). “Esse cirurgião criou um índice de redutibilidade para saber qual a chance de fazer a cirurgia logo no momento do nascimento. Por meio de exames de ultrassom – nós realizávamos a cada 15 ou 20 dias –, medíamos o tamanho do orifício herniário e a espessura da maior alça intestinal identificada. Se ultrapassasse 1,5, poderia haver sofrimento de alça (necrose do intestino). Se não houvesse, o melhor momento para retirar o bebê seria a partir de 34 semanas. Foi o que fizemos”, explicou o médico obstetra Dr. Francisco Gallarreta.
“Quando a cirurgia é feita em crianças em trabalho de parto, elas chegam a ficar dois ou três meses na UTI. Quando interrompemos a gestação, a criança fica, no máximo, 15 dias na UTI, o que diminui o risco de infecção”, disse a cirurgiã pediátrica Dra. Gabriela Zanolla.
Ligado ao cordão umbilical, o bebê respira por meio da mãe. “A circulação placentária mantém a criança viva, oxigenada pelo sangue do cordão. Ele está sendo oxigenado, por isso não precisamos entubá-lo”, explica a Dra. Gabriela. Quando o cordão é cortado, a criança enche o pulmão de ar para dar o primeiro choro. Esse ar também vai para o intestino, o que aumenta seu volume e dificultaria colocá-lo, por meio do orifício herniário, na cavidade abdominal.
A gestante foi internada um dia antes para realizar a cesárea. Por volta das 9h00 do dia 23, ela estava no Bloco Cirúrgico onde recebeu anestesia geral para o procedimento. O menino nasceu com cerca de 2,3 kg. Entre a cesárea e a cirurgia do bebê, foram 55 minutos de procedimento, 8 deles dedicados ao recém-nascido. Após o procedimento, o bebê foi colocado em berço aquecido e internado na UTI Neonatal. Mãe e filho passam bem.
Fonte: Ebserh. Imagem: Divulgação.
Em suas publicações, o Portal Tech4Health da Rede T4H tem o único objetivo de divulgação científica, tecnológica ou de informações comerciais para disseminar conhecimento. Nenhuma publicação do Portal Tech4Health tem o objetivo de aconselhamento, diagnóstico, tratamento médico ou de substituição de qualquer profissional da área da saúde. Consulte sempre um profissional de saúde qualificado para a devida orientação, medicação ou tratamento, que seja compatível com suas necessidades específicas.
Os comentários constituem um espaço importante para a livre manifestação dos usuários, desde que cadastrados no Portal Tech4Health e que respeitem os Termos e Condições de Uso. Portanto, cada comentário é de responsabilidade exclusiva do usuário que o assina, não representando a opinião do Portal Tech4Health, que pode retirar, sem prévio aviso, comentários postados que não estejam de acordo com estas regras.





Apenas usuários cadastrados no Portal tech4health t4h podem comentar, Cadastre-se! Por favor, faça Login para comentar